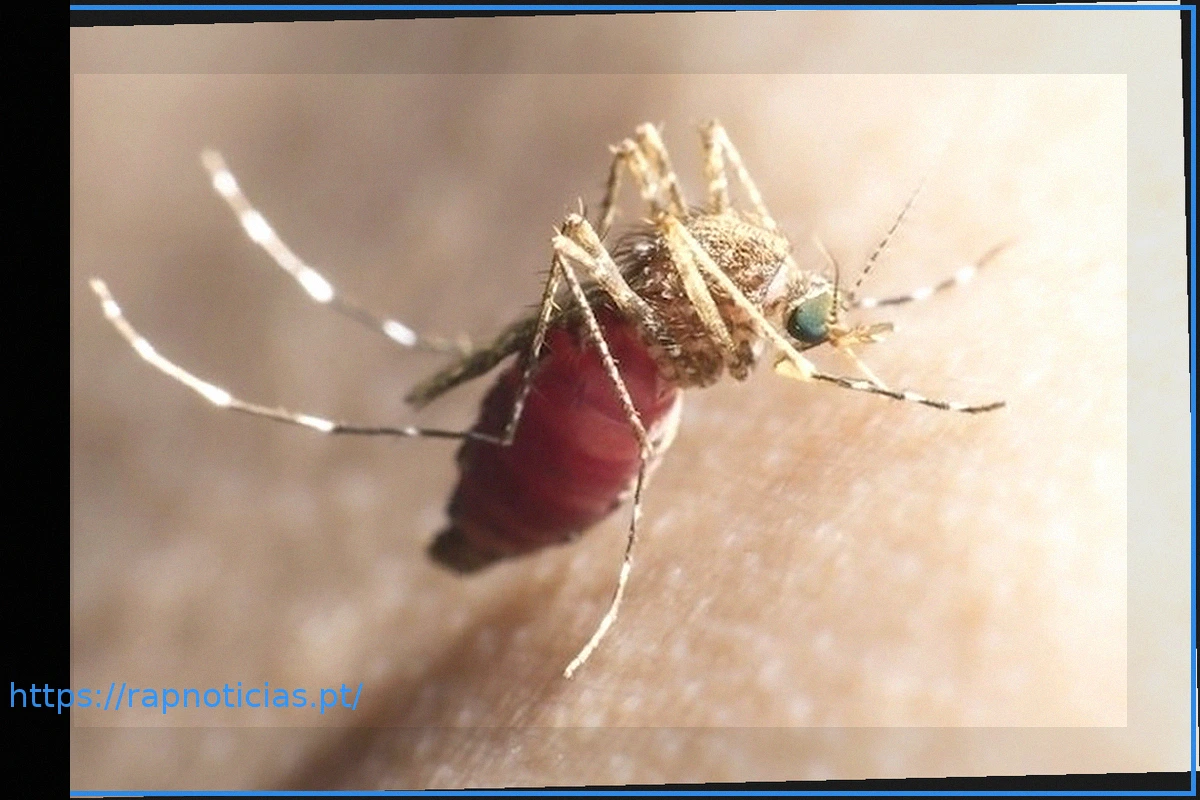
A malária é uma enfermidade infecciosa causada pelo parasita do gênero Plasmodium, caracterizada por sintomas como febre alta, suores intensos, calafrios, náuseas, vômitos, dor de cabeça e fadiga. A sua transmissão ocorre quando a fêmea infectada do mosquito Anopheles pica um ser humano.
Considerando que a doença é transmitida pela picada do mosquito, a prevenção mais eficaz da malária reside em evitar essas picadas. Isso inclui o uso de repelentes, a instalação de telas protetoras em janelas e portas, e o uso de vestimentas de manga e calças compridas, entre outras estratégias.
Embora a malária seja curável, a intervenção terapêutica deve ser imediata. A doença pode evoluir para quadros graves, resultando em complicações como anemia, trombocitopenia (diminuição das plaquetas), insuficiência renal e, em situações mais críticas, comprometimento cerebral, elevando significativamente o risco de sequelas e mortalidade.
Principais sintomas
Os principais sintomas da malária incluem:
- Febre elevada, com padrões cíclicos de surgimento e remissão;
- Sudorese intensa e calafrios;
- Cefaleia (dor de cabeça) severa;
- Náuseas e episódios de vômito;
- Mialgia (dor muscular) generalizada;
- Astenia (fraqueza) e cansaço persistente;
- Tosse e dificuldade respiratória.
Geralmente, os sinais e sintomas da malária manifestam-se de 8 a 14 dias após a infecção pelo parasita. Contudo, em certas circunstâncias, esse período de incubação pode estender-se até 30 dias, variando conforme a taxa de multiplicação do protozoário e a resposta imune do indivíduo.
Como muitos desses sintomas são inespecíficos e podem ser confundidos com outras enfermidades, é crucial procurar assistência médica para um diagnóstico preciso, especialmente se houver histórico de viagem para áreas endêmicas de malária, como a Amazônia ou regiões da África.
Ciclo da malária
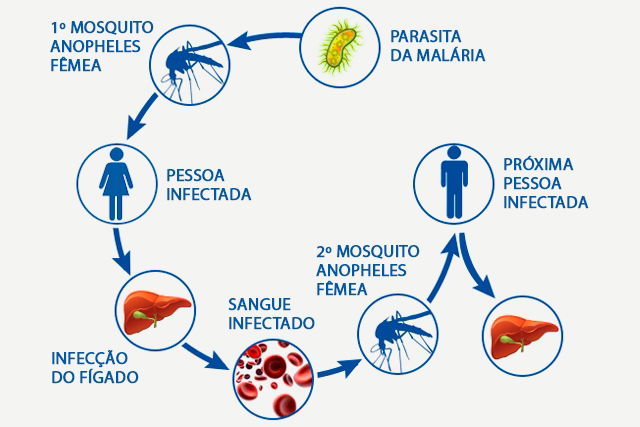
O ciclo do parasita Plasmodium no corpo humano desenvolve-se da seguinte forma:
- A picada da fêmea do mosquito Anopheles introduz, através de sua saliva, os parasitas Plasmodium (na fase de Esporozoíto) na corrente sanguínea da pessoa;
- Os esporozoítos migram para o fígado, onde amadurecem e se multiplicam por aproximadamente 15 dias, dando origem à forma de Merozoítos;
- Os merozoítos rompem as células hepáticas e alcançam a corrente sanguínea, passando a invadir os glóbulos vermelhos;
- Dentro das células sanguíneas infectadas, denominadas Esquizontes, os parasitas se multiplicam e provocam o rompimento dessas células, liberando novos merozoítos que invadem outras, em um ciclo que dura de 48 a 72 horas.
O tempo de duração do ciclo dentro de cada esquizonte varia conforme a espécie do Plasmodium: 48 horas para as espécies P. falciparum, P. vivax e P. ovale, e 72 horas para P. malariae. É durante a lise (rompimento) das hemácias, quando os merozoítos são liberados na corrente sanguínea, que os sintomas tendem a se intensificar, com destaque para a febre e os calafrios.
Como acontece a transmissão
A malária é transmitida exclusivamente pela picada da fêmea do mosquito Anopheles que esteja infectada, ou seja, que tenha adquirido o parasita ao se alimentar do sangue de um indivíduo doente.
As picadas do mosquito costumam ocorrer ao entardecer ou durante a noite. As regiões de maior prevalência da doença incluem a América do Sul, América Central, África e partes da Ásia, especialmente em ambientes caracterizados por corpos d’água doce com pouca correnteza, alta umidade e temperaturas entre 20°C e 30°C.
No Brasil, os estados da região amazônica como Amazonas, Roraima, Acre, Tocantins, Pará, Amapá, Mato Grosso, Maranhão e Rondônia são os mais impactados pela malária.
A malária é contagiosa?
A malária não é considerada uma doença contagiosa no sentido tradicional, pois não se transmite diretamente de pessoa para pessoa. Exceções extremamente raras incluem o compartilhamento de agulhas ou seringas contaminadas, transfusões sanguíneas inadequadas ou a transmissão vertical (da mãe para o feto) durante o parto.
Contudo, a principal e mais comum via de transmissão permanece sendo a picada da fêmea do mosquito infectado.
Como confirmar o diagnóstico
O diagnóstico da malária é primariamente realizado através da análise microscópica de uma amostra de sangue, conhecida como gota espessa. Este método é essencial e amplamente disponível em unidades de saúde e hospitais, sobretudo em regiões endêmicas, sendo indicado para qualquer indivíduo que apresente sintomas sugestivos da infecção.
Adicionalmente, avanços na medicina têm permitido o desenvolvimento de testes imunológicos rápidos, que contribuem para a agilidade e precisão na confirmação diagnóstica.
Uma vez confirmado o diagnóstico de malária, o médico pode solicitar exames complementares, como hemograma, análise de urina e radiografia de tórax, a fim de monitorar o quadro e avaliar a presença de possíveis complicações.
Como é feito o tratamento
O tratamento da malária baseia-se na administração de medicamentos antimaláricos específicos, como Cloroquina, Primaquina, Artemeter + Lumefantrina ou Artesunato + Mefloquina. Esses fármacos agem eliminando o parasita Plasmodium do organismo e, consequentemente, interrompendo o ciclo de transmissão da doença.
A seleção dos medicamentos, suas dosagens e a duração do tratamento são definidas pelo médico, levando em conta fatores como a idade do paciente, a gravidade da infecção e o estado geral de saúde. Grupos vulneráveis como crianças, bebês e gestantes requerem abordagens terapêuticas especiais, frequentemente envolvendo Quinina ou Clindamicina, e o acompanhamento hospitalar é comumente recomendado.
Recomenda-se ainda:
- Manter uma alimentação normal, priorizando o consumo de proteínas e evitando alimentos gordurosos;
- Abster-se do consumo de bebidas alcoólicas;
- Não interromper o tratamento mesmo após o desaparecimento dos sintomas, devido ao risco de recidiva e complicações graves da doença;
- Ingerir bastante líquidos ao longo do dia.
É imprescindível que o tratamento da malária seja iniciado o mais breve possível. A negligência terapêutica pode levar a uma progressão grave da doença e, em casos sem tratamento adequado, ser fatal.
Possíveis complicações
As complicações da malária surgem, em geral, quando a doença não é tratada de forma apropriada ou em indivíduos com sistema imunológico comprometido, podendo englobar:
1. Edema pulmonar
Ocorre devido ao acúmulo excessivo de líquido nos pulmões, sendo mais comum em gestantes. Caracteriza-se por respiração rápida e profunda, além de febre alta, podendo evoluir para a Síndrome do Desconforto Respiratório Agudo.
2. Icterícia
Manifesta-se pela destruição massiva dos glóbulos vermelhos e lesões hepáticas causadas pelo parasita da malária. Isso resulta no aumento da concentração de bilirrubina na corrente sanguínea, conferindo uma coloração amarelada à pele e, em casos graves, à esclera (parte branca dos olhos).
3. Hipoglicemia
Em decorrência do grande número de parasitas no organismo, a glicose disponível é consumida mais rapidamente, levando à hipoglicemia. Sintomas como tonturas, palpitações, tremores e até perda de consciência podem indicar a diminuição do açúcar no sangue.
4. Anemia
Quando na corrente sanguínea, o parasita da malária destrói os glóbulos vermelhos, comprometendo sua capacidade de transportar oxigênio para os tecidos do corpo. Isso pode levar ao desenvolvimento de anemia, com sintomas como fraqueza excessiva, palidez cutânea, dor de cabeça constante e sensação de falta de ar.
5. Malária cerebral
Em situações mais raras, o parasita pode disseminar-se pela corrente sanguínea e atingir o cérebro, causando sintomas como dor de cabeça intensa, febre acima de 40ºC, vômitos, sonolência, delírios e confusão mental.
Como se proteger
A prevenção da malária pode ser realizada através de:
- Uso de roupas de cor clara e tecido leve, com mangas e calças compridas;
- Evitar áreas de maior risco de contaminação, especialmente durante o crepúsculo e o amanhecer;
- Aplicação de repelentes à base de DEET (N,N-dietil-meta-toluamida), seguindo as orientações do fabricante para reaplicação;
- Instalação de telas protetoras contra mosquitos em janelas e portas;
- Evitar proximidade com lagos, lagoas e rios ao final da tarde e durante a noite.
Indivíduos que planejam viajar para regiões com risco de malária podem optar pela quimioprofilaxia, um tratamento preventivo com medicamentos antimaláricos como Doxiciclina, Mefloquina ou Cloroquina.
Entretanto, devido aos potenciais efeitos colaterais, a quimioprofilaxia é usualmente recomendada apenas para viajantes com alto risco de desenvolver malária grave, como aqueles que se dirigem a áreas de alta endemicidade ou que possuem condições de saúde preexistentes que aumentariam a gravidade da infecção.
A utilização desses medicamentos deve ser estritamente orientada por um profissional de saúde, com o tratamento geralmente iniciado um dia antes da viagem e mantido por um período de dias ou semanas após o retorno.











